Examinarea prin rezonanță magnetică este modalitatea imagistică care oferă cel mai înalt contrast pentru țesuturile moi. În stadializarea tumorilor rectale, IRM este superior ecografiei endorectale prin faptul că permite vizualizarea atât a peretelui intestinal, cât și a structurilor anatomice pelvine de vecinătate, oferind posibilitatea de a evalua atât extinderea tumorii (relațiile topografice ale tumorii cu fascia mezorectală) cât și profunzimea invaziei în țesuturile învecinat (extensia tumorală la peretele pelvin posterior, lateral sau inferior.) Pentru invazia fasciei mezotrectale, sensibilitatea IRM este de 70-90%, iar specificitatea de 75-100%, find superioară examinărilor CT, în special în cazul tumorilor rectale joase. Pentru detecția tumorilor superficiale (T1) cea mai bună sensibilitate și specificitate o are EUS – Bipat Radiology 2004.
Informațiile oferite de examinarea IRM contribuie la planificarea strategiei terapeutice corecte, mai ales în stadiile avansate.
Tumorile superficiale, cu grad mic, fără infiltrare ganglionară (T1/2N0) pot beneficia direct de tratament chirurgical curativ, fără chimio- sau radioterapie în prealabil. Pentru restul pacientilor, în funcție de gradul tumoral, ghidurile internaționale recomandă excizie locală, TME (excizie mezorectală totală) sau chimio/radioterapie urmate de TME.
În cazul tumorilor rectale avansate, chimio- și radioterapia preoperatorie pot reduce masa tumorală, ceea ce permite efectuarea unei excizii mai puțin extensive.
Imagistica prin rezonanță magnetică are un rol important și în restadializarea tumorilor rectale dupa chimio- și radioterapie, cu valoare predictivă negativă de 90%, respectiv valoare predictivă pozitivă de 50% (Vliegen et al Radiology 2008). În prezent se știe că aproximativ 50% din zonele de fibroză postterapeutică conțin și arii de recidivă tumorală.
Folosirea pe scară largă a IRM în evaluarea tumorilor rectale a dus la modificarea protocoalelor terapeutice și la trecerea de la rezecții extinse spre rezecții locale, limitate sau la urmărirea în dinamică a pacienților (abordare “wait and see”). S-a observat astfel o rată similară de supraviețuire a pacienților ypT0 (stadiu T0 după radioterapie) care au beneficiat de rezecție rectală (rata de supraviețuire la 5 ani fără semne de recidivă de 85%), comparativ cu cei care au fost monitorizați (wait and see) - rata de supraviețuire la 5 ani fără semne de recidivă de 83%.
Prin urmare, în stabilirea deciziei terapeutice, rămâne de pus în balanță riscul de recurență locală (7%), comparativ cu morbiditatea și cu mortalitatea secundare chirurgiei (25%, respectiv 4%).
A crescut astfel necesitatea unei evaluări imagistice cu rezoluție înaltă pentru cancerul rectal, integrată alături de examenul clinic, scopic și de biopsie în protocolul de restadializare post radio-/chimioterapie, cu avantaje pe termen lung pentru pacient.
Radiologul trebuie să răspundă în cadrul raportului său la următoarele întrebări:
1. Există tumoră reziduală în peretele intestinal?
2. Există răspuns complet la tratament?
3. Au fost sterilizate adenopatiile?
Evaluarea răspunsului complet la terapie
Studii recente au arătat dificultăți în diferențierea prin examinările PET/CT a răspunsului complet de cel incomplet post radio-/chimioterapie neoadjuvantă, însă au înregistrat rezultate preliminare încurajatoare pentru informațiile oferite de difuzia IRM, aceasta fiind capabilă să deceleze 9/10 cazuri de răspuns complet.
DWI (Diffusion Weighted Imaging) este o secvență funcțională IRM recentă careoferă informații despre microstructura țesuturilor și despre integritatea membranelor celulare și care joacă azi un rol din ce în ce mai important în imagistica oncologică.
DWI investighează difuzia apei la nivel celular, oferind informații funcţionale esențiale despre țesuturi. DWI caracterizează leziunile infracentimetrice și modificările intraparenchimatoase, înainte ca acestea să fie vizibile în secvenţele convenţionale (morfologice). DWI oferă evaluări calitative şi cantitative (coeficientul aparent de difuzie - ADC) – utile în diagnosticul diferenţial al leziunilor intraparenchimatoase. În comparație cu un chist, o tumoră va prezenta pe imaginile DWI restricție de difuzie, deoarece membranele intacte ale celulelor tumorale împiedică mișcarea liberă a moleculelor de apă. Pe cartografia ADC, tumorile prezintă valori scăzute ale coeficientului de difuzie și se evidențiază ca arii de intensitate mai scăzută a semnalului comparativ cu țesuturile normale. Valorile cantitative ale ADC pot ajuta la caracterizarea leziunilor și au aplicații în evaluarea răspunsului la terapie. Cartografia ADC și imaginile DWI trebuie interpretate întotdeuna în corelație cu imaginile anatomice IRM convenționale. Fuziunea dintre imaginile DWI şi T2-WI este capabilă să caracterizeze atât tumorile maligne cât și relațiile anatomice de vecinătate.
Mai multe studii au încercat integrarea cartografiei ADC în evaluarea pacienților cu răspuns complet. ADC (apparent diffusion coefficient) calculează automat magnitudinea difuziei intratisulare, cu posibilitatea de a caracteriza la nivel inframilimetric, funcțional, țesutul de interes, prin aplicarea de ROI (regions of interest) în diverse porțiuni tisulare. Ariile cu ADC scăzut (restricție crescută de difuzie) au celularitate crescută fiind potențiale regiuni de recidivă tumorală, în timp ce ariile cu ADC crescut (difuzibilitate crescută) sunt cel mai probabil libere de recidivă/rest tumoral. ADC prezintă avantajul de a evalua cantitativ restricția de difuzie și de a fi un parametru reproductibil ce poate fi urmărit în dinamică la examinari seriate IRM.
Un alt avantaj al protocoalelor IRM de înaltă rezoluție îl reprezintă posibilitatea de a evalua cu acuratețe crescută volumul tumoral preoperator (volumetria RM), important pentru pacienții cu răspuns incomplet la terapia neoadjuvantă.
Combinarea protocolului de difuzie RM cu secvențe T2 ponderate permite creșterea sensibilității și specificității în detecția respondenților compleți la tratamentul neoadjuvant chimio/radioterapic pentru pacienții cu cancer rectal avansat local. S-au comparat rezultatele protocoalelor ce includ doar secvențe T2 ponderate cu cele ale protocoalelor în care s-a folosit și secvența de difuzie.
Răspuns complet
T2W
T2W+DWI
Sensibilitate
28
64
Specificitate
93
89
PPV
50
62
NPV
83
90
(Lambregts et al Ann Surg Oncol 2011, Curvo Semedo et al Radiology 2012)
În cazurile suspecte cu fibroză extensivă însă fără arii clare de restricție de difuzie, pacienții pot fi monitorizați endoscopic sau cu secventa de difuzie IRM pentru a evidenția eventuale modificări de semnal/restricție de difuzie/creștere în dimensiuni la nivelul peretelui rectal.
Adenopatiile
În cancerul rectal stadiu III (Tx N+), există un risc de 11% de recidive locale. De aceea toți pacienții cu adenopatii locoregionale tumorale ar trebui să beneficieze de chimio-/radio-terapie preoperatorie și, ulterior intervenției chirurgicale, de chimioterapie. Problema diagnostică este reprezentată de imaginile limfoganglionare milimetrice perirectale, ce pot conține arii de însămânțare tumorală, chiar dacă au dimensiuni reduse.
Criteriile de malignitate pentru ganglionii regionalisunt morfologice (rotunzi, margini neregulate, structură heterogenă), însă până la 60% dintre ganglionii cu diametru <5 mm pot conține celule tumorale. Astfel aproximativ 22% dintre pacienții evaluați IRM și EUS și considerați complet respondenți au fost detectați histopatologic cu implicare a ganglionilor mezorectali. Riscului de substadializare, prin neraportarea ganglionilor de mici dimensiuni, i se asociază în contrapartidă riscul de suprastadializare, respectiv tratament excesiv (Guillern et al J Clin Oncol 2008).
Sunt necesare metode imagistice robuste pentru caracterizarea limfoganglionilor locali, criteriile morfologice fiind insuficiente. FDG PET/CT are sensibilitate redusa (30-40%) în cancerul rectal pentru detecția adenopatiilor pelvine, cu specificitate 80-100%. Difuzia IRM este promițătoare, cu sensibilitate de 78%, însă cu specificitate de 56% (Sakurada et al Eur Radiology 2009).
Difuzia Whole Bodypermite evaluarea metastazelor la distanță și a adenopatiilor, în absența radiației ionizante, sau a necesității injectării de substanță de contrast iv, cu rezultate similare cu PET/CT. Are sesibilitate bună pentru detecția adenopatiilor patologice la dimensiuni reduse (sub 10 mm), însă prezintă și rezultate fals pozitive în cazul adenopatiilor inflamatorii/infecțioase.
Post chimio/radioterapie este necesară restadializarea statusului ganglionar pentru o decizie terapeutică corectă. IRM cu protocol de difuzie are rezultate foarte bune pentru aceste situații, cu valoare predictivă negativă de 100% (Lambregts Eur Rad 2010).
Post chimio-/radioterapie 95% dintre ganglioni își reduc dimensiunile sub 5 mm, iar 45% dispar complet. În practica zilnică notam cu:
• N0 lipsa de vizualizare a ganglionilor mezorectali,
• N+ ganglionii >8 mm sau ganglionii rotunzi/cu margini neregulate/heterogeni, sau ganglionii =5mm cu criterii morfologice de malignitate.
• Nx restul situatiilor.
Sunt considerați suspecți ganglionii cu restricție de difuzie, indiferent de dimensiune.
Concluzii
► EUS este superioară RM pentru stadializarea cancerului superficial rectal
IRM este indicat pentru evaluarea invaziei fasciei mezorectale, a extensiei la peretele pelvin și în evaluarea adenopatiilor regionale
► Restadializarea după chimio/radioterapia neoadjuvantă reprezintă cheia unui tratament personalizat în beneficiul pacientului, examenul IRM cu protocol de difuzie fiind metoda de elecție pentru identificarea respondenților compleți la tratamentul neoadjuvant, în scopul limitării procedurilor chirurgicale extensive
► Volumetria RM este utilă pentru evaluarea tumorii restante după tratamentul neoadjuvant
► IRM prezintă avantaje clare comparativ cu EUS în evaluarea statusului ganglionar, în ciuda limitărilor curente, fiind necesară standardizarea protocoalelor pentru reproductibiltatea rezultatelor între diferite centre.
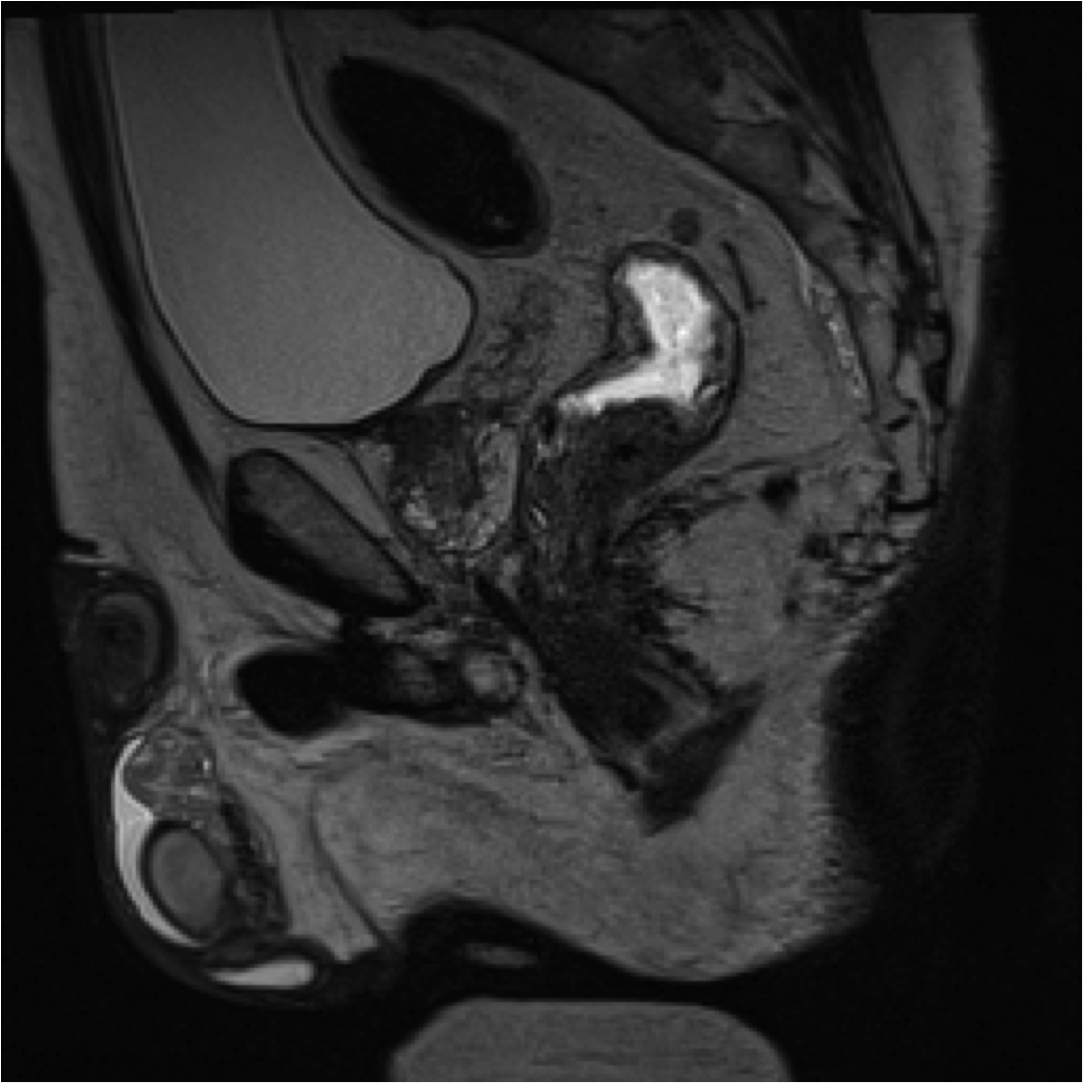
Fig1. Pacient cu neoplasm rectal stadiul IIIC (T3; N2; M0) confirmat bioptic, adenocarcinom mixt G2
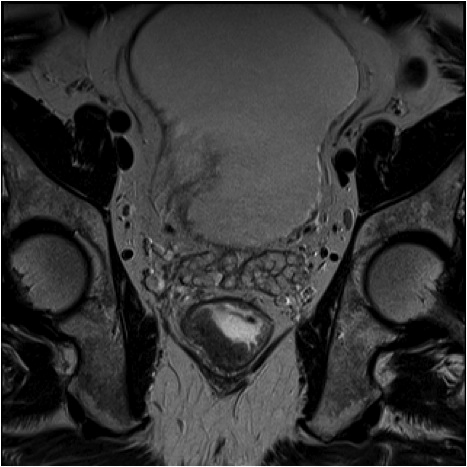

a-d imagini T2 ponderate în plan sagital, oblic axial și oblic coronal – masă tisulară dezvoltată superior de joncțiunea anorectală, lateral dreapta, cu minimă extensie la nivelul grăsimii mezorectale și limfoganglioni mezorectali cu diametru de până la 10 mm;


e,f) restricție de difuzie la nivelul tumorii rectale și a doi ganglioni mezorectali



g,h,i) priză de contrast moderată la nivelul tumorii rectale și al ganglionilor mezorectali

j) reconstrucții curbe în planul adevărat al rectului, cu evidențiere mai bună a fasciei mezorectale

Fig.2. Același pacient post chimio-/ radioterapie – răspuns complet cu dispariția masei tumorale rectale; dispariția restricției de difuzie și reducere în dimensiuni a ganglionilor mezorectali; pacientul a beneficiat de TME şi s-a confirmat histopatologic absenţa ţesutului tumoral (pT0 pN0).
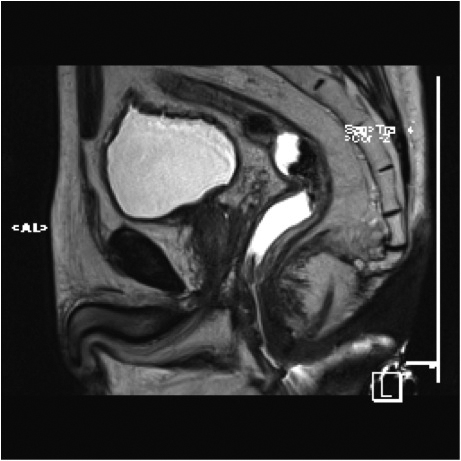
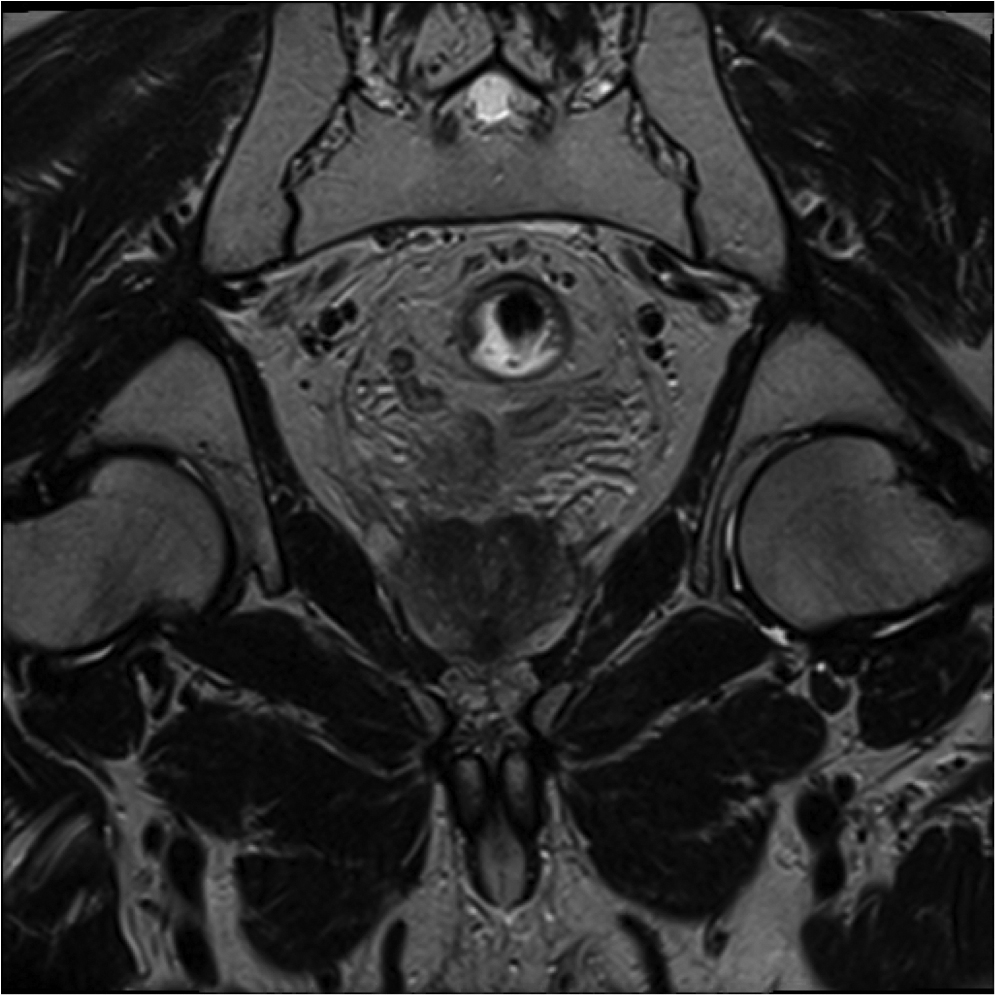

a-d) imagini T2 ponderate în 3 planuri
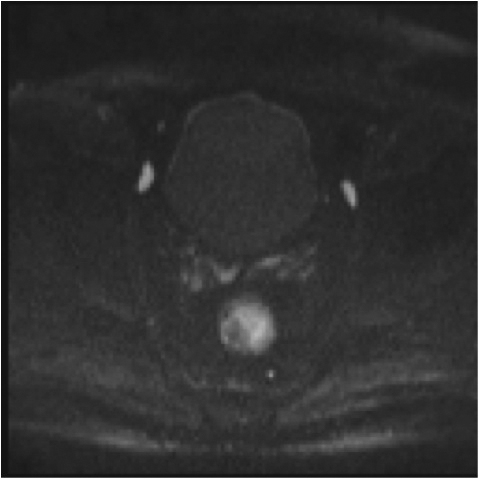
e) difuzie RM (b1000)
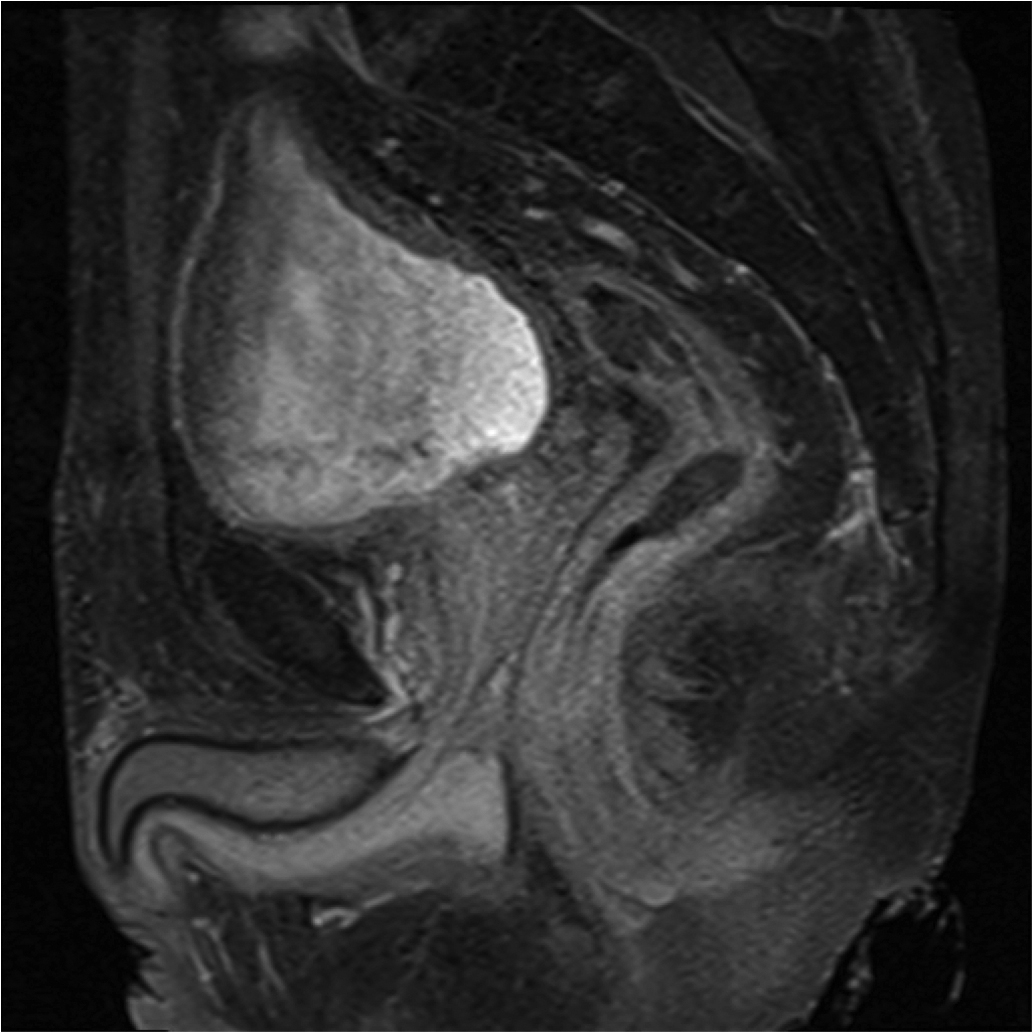
f) sagital T1 postcontrast